血管外科で治療する疾患には主に下記の3つの病気があります。
おもに心臓血管外科専門医3名(うち2名は指導医)で診療しています。外科手術だけでなく、近年普及してきたカテーテルによる血管内治療も行っています。それぞれの治療法には利点、欠点がありますので、個人の状態に応じて最善と思われる治療を提供できるよう心がけております。
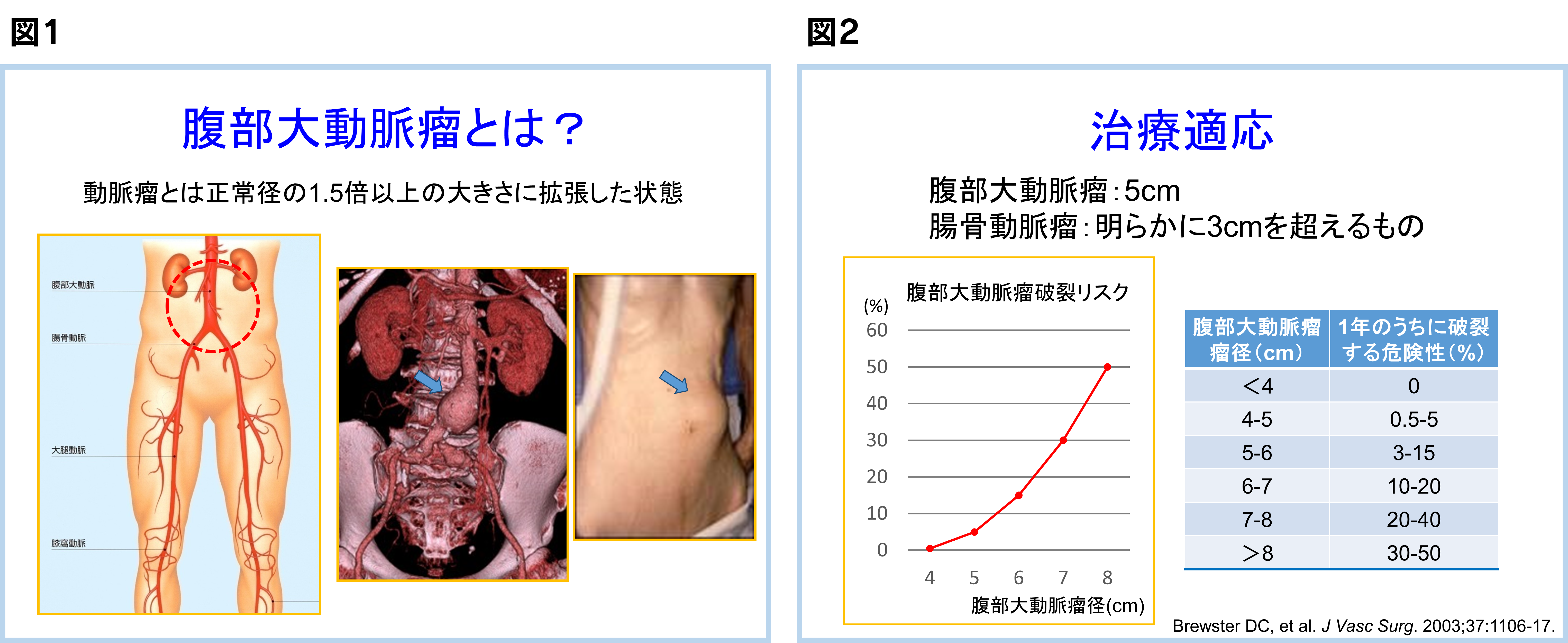
動脈の壁がもろくなって動脈がふくらんで瘤状になる病気です。瘤ができる部位により、腹部大動脈瘤、胸部大動脈瘤、四肢の動脈瘤(大腿動脈瘤、膝窩動脈瘤など)があります。動脈瘤の多くは動脈硬化が原因と言われています。動脈瘤はある程度の大きさになると破裂する危険性があり、破裂すると命に関わったり、後遺症が残ったりすることがあります。当科で治療する動脈瘤で一番多いのは腹部大動脈瘤です。
大動脈の大きさは腹部で約1.5~2.0cmですが、正常径の1.5倍(3cm)以上にふくれた状態を腹部大動脈瘤と呼びます(図1)。動脈瘤は大きくなるにつれて、破裂する危険性が高くなります。腹部大動脈瘤の場合、5cmを超えたら手術の適応となります。1年あたりの破裂する危険性は、瘤径4.0cm未満で0%、4~5cmで0.5~5%、5~6cmで3~15%、6~7cmで10~20%、7~8cmで20~40%、8cm以上で30~50%と見込まれます(図2)。腹部大動脈瘤が破裂すると、激しいお腹の痛みが出たり、出血性ショックのため、血圧が低下したり、意識がなくなったりします。腹部大動脈瘤が破裂した場合、直ちに手術を行われなければ命に関わります。手術を行う前に亡くなられる患者さんが約半数、また、緊急手術を行ったとしても、出血のため心臓、脳、腎臓その他の重要臓器の血行障害を起こしているので、死亡率は高くなります。腹部大動脈破裂に対する緊急手術を行った場合でも命に関わる危険性が非常に高く、半分の方が命に関わります。そのため、破裂する前に動脈瘤に対する手術を行うことが重要です。
ほとんどの場合が無症状で、超音波検査(エコー)やCT検査で偶然発見されることが多いです。患者さんによっては、お腹に拍動するコブが触れることがあります。しかしながら、いったん破裂すると、腹痛や出血性ショック(血圧が低下したり、意識がなくなったりします)が出現します。また、破裂する前の前兆として、腹痛や腰痛を自覚することもあります。
65歳以上の男性、喫煙歴のある65歳以上の女性、近親者に腹部大動脈瘤の方がいる場合には、腹部大動脈瘤になる可能性が高くなりますので、腹部超音波(エコー)などの検査、健診をお勧めいたします。
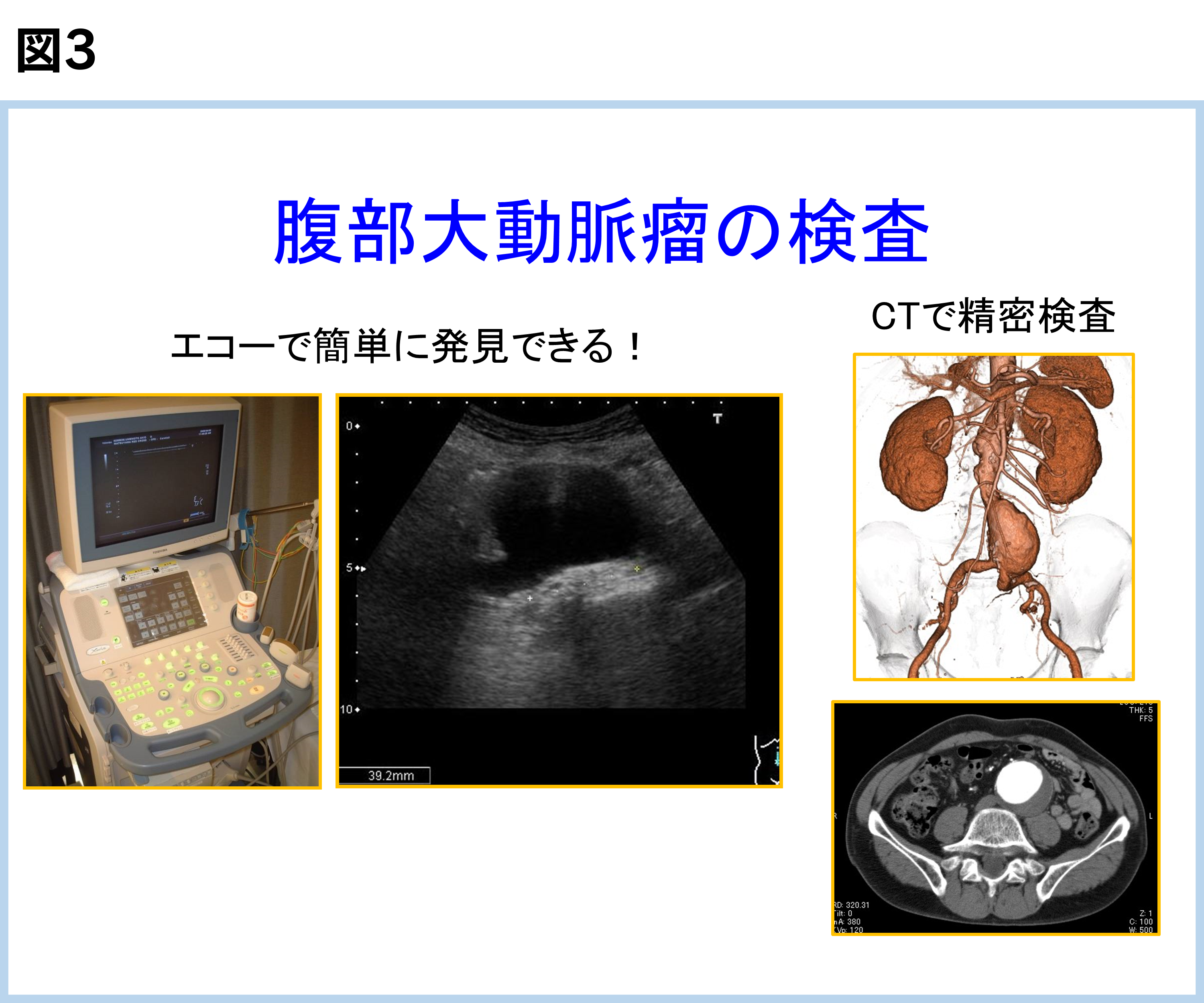
超音波(エコー)、CT等の検査を行います(図3)。全身状態(手術の危険度)や動脈瘤の大きさ・形状などを参考に、治療方針を決定します。血管造影など特殊な検査が必要な場合は、入院して頂いて検査を行うこともあります。
腹部大動脈瘤の治療法については二通りあります。
①開腹手術による人工血管置換術
②ステントグラフト内挿術という血管内治療
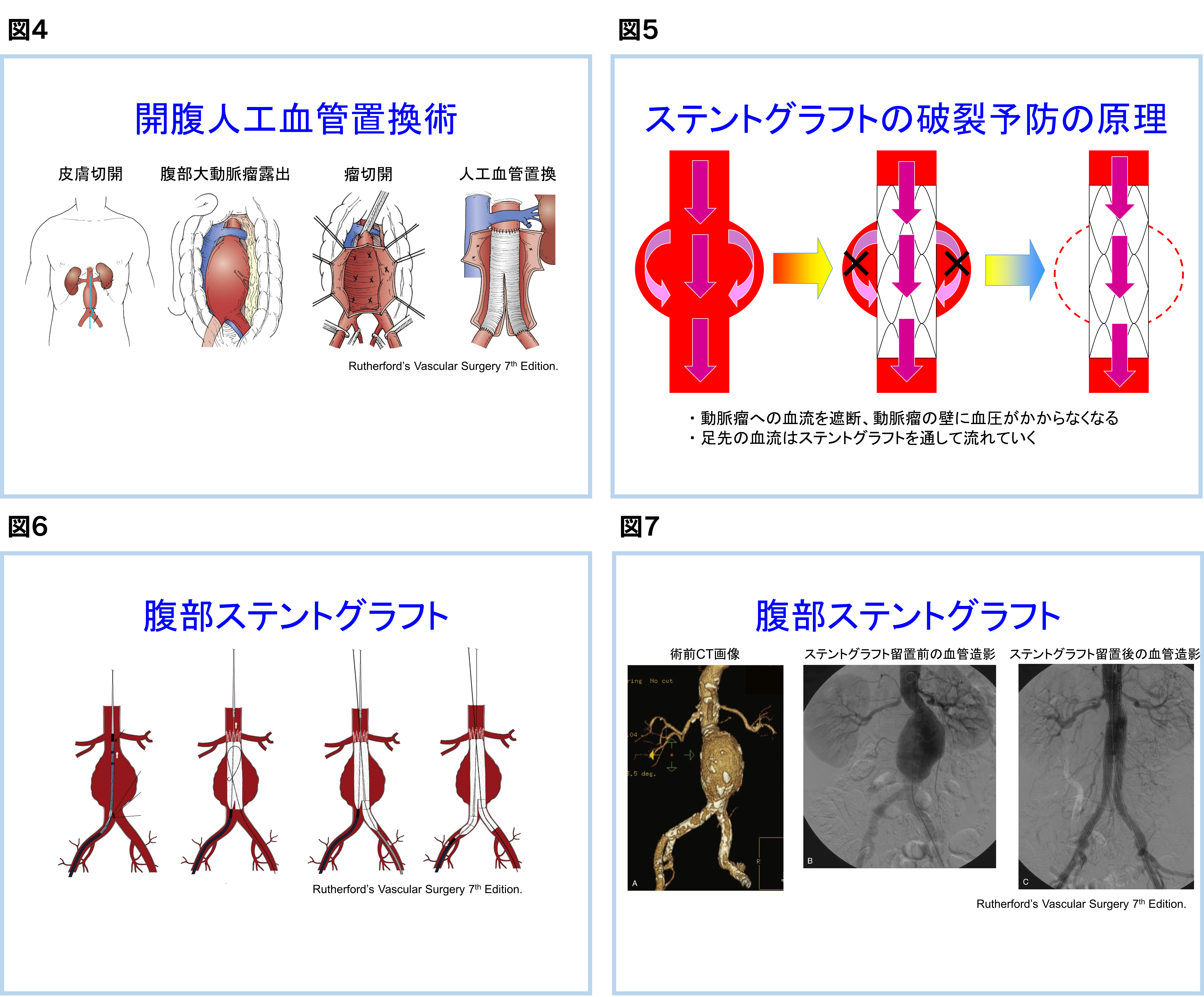
の2つの方法があります。人工血管置換術は動脈瘤部分の大動脈を切開し、人工血管を縫いつけます(図4)。長期成績が安定しており、術後にほとんど再治療の必要がありません。しかし、体への負担が大きく、手術死亡率は1~2%とされています。
ステントグラフト内挿術は1990年代初頭より施行され始めた比較的新しい治療方法です。日本では2007年6月に保険適応となり治療が開始されました。ステントグラフトを動脈内に留置することで、瘤への血流を遮断します(図5)。両側の股のつけねを4~5cm程度、切開し、下肢の動脈(大腿動脈)を出します。大腿動脈から腹部大動脈内にステントグラフトを挿入します(図6, 7)。小さな切開で治療可能なため、人工血管置換術と比べて、体への負担が少なく手術死亡率は0.5%程度とされています。欠点として、追加処置が必要となることがある、動脈瘤の形態によっては治療できないなどがあります。
どちらの治療法が適するかは患者さんによって異なります。人工血管置換術はおなかの手術をされたことがなく、手術のリスクの低い元気な方、血管の形によってステントグラフトが行えない方が適応となります。ステントグラフトは、高齢や持病のため開腹手術のリスクの高い方、以前におなかの手術をしたことがある方などの患者さんに適応となります。詳細は、当科専門医までお尋ね下さい。
胸部大動脈瘤は瘤径が5.5cm以上で手術の適応となります。胸部大動脈瘤に対しても、からだに負担の少ないステントグラフト手術を行っています。
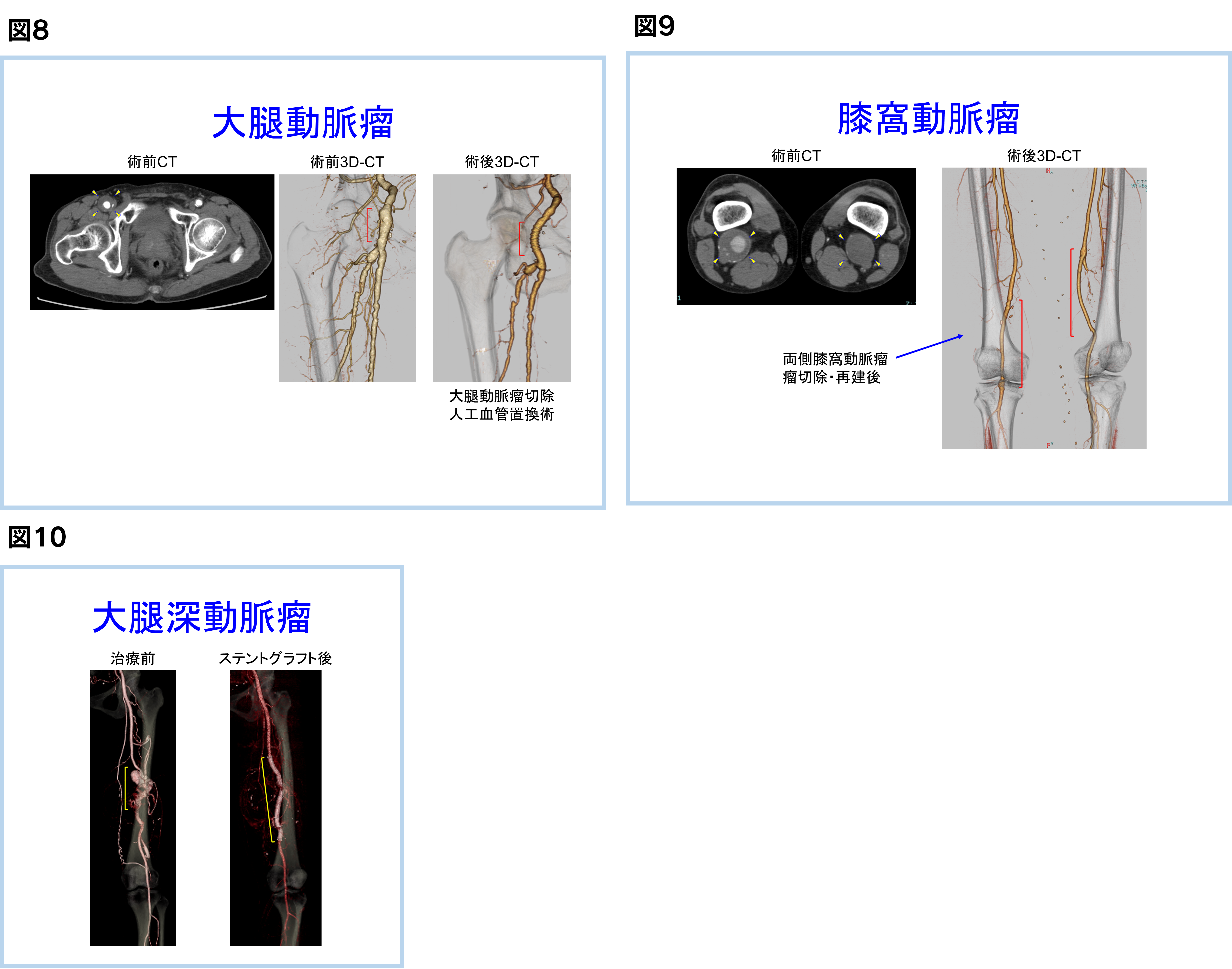
下肢の動脈(膝窩動脈や大腿動脈)に瘤ができることが多く、胸部・腹部大動脈瘤と同様に破裂する危険性があります。さらには瘤に血栓(血のかたまり)ができて、その血栓がはがれて血流にのって流れていき足趾の毛細血管に詰まることで足趾が黒くなったり、動脈瘤自体が血栓で詰まってしまい、急激に下肢の血流障害が起こることで、下肢が切断となったりする危険性があります。
動脈瘤の大きさが2.5~3cmの場合、手術(図8,9)やカテーテルによる治療(図10)を行います。
動脈硬化が原因で、四肢の血管(動脈)が狭くなったり、詰まったりする病気です。特に下肢の動脈に多くみられ、血流障害の程度によって、
などの症状が起こります。
症状、動脈硬化の程度によって、薬による治療、カテーテル治療、バイパス手術、いずれの治療を行うかを選択していきます。それぞれの治療には利点、欠点があり、患者さん一人一人に適した治療法を考えていくことが重要となります。
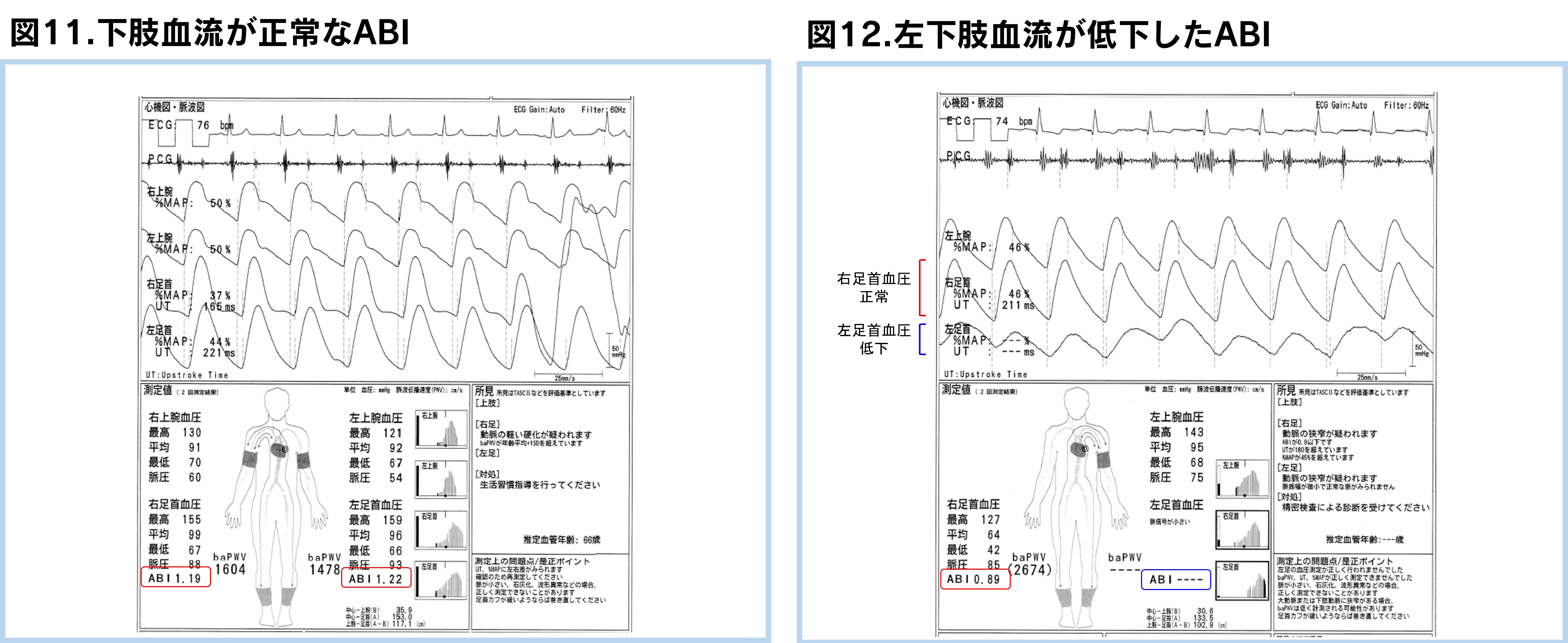
潰瘍や壊疽となった場合、足趾切断や下肢切断(膝下や太ももでの切断)となることがあります。そのため、下肢の血流障害がある患者さんは足趾に傷ができないように予防することが大切です。糖尿病や透析の患者さんは動脈硬化の危険性が高くなりますので、年に1回のABI検査(腕と足に血圧計を巻いて下肢の血流を計る検査)をお勧めいたします(図11,12)。
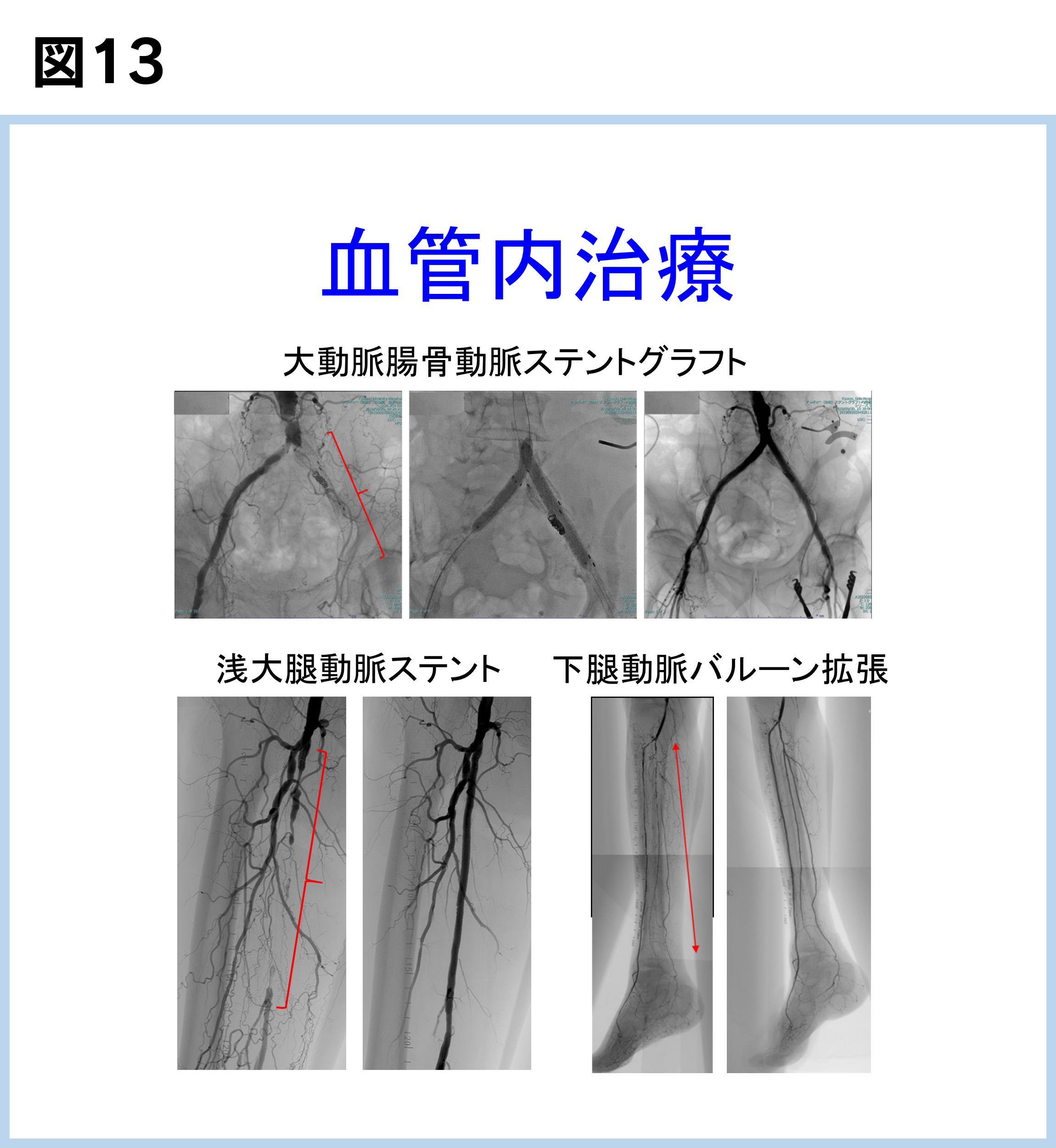
股の付け根の動脈(大腿動脈)や肘の動脈(上腕動脈)から、シース(バルーンカテーテルなどを血管内に出し入れするための管)を挿入します。このシースからガイドワイヤーを挿入し、狭くなったり、詰まったりしている動脈内を通過させます。次にガイドワイヤーに沿ってバルーン(動脈を膨らませる風船)やステント(動脈を拡げる金属の筒)を動脈硬化の部位まで挿入し、病変部位を拡げたり、ステントを留置したりします(図13)。治療は局所麻酔で行うため、バイパス手術(全身麻酔が必要となります)と比べて、体に対する負担が少ないです。
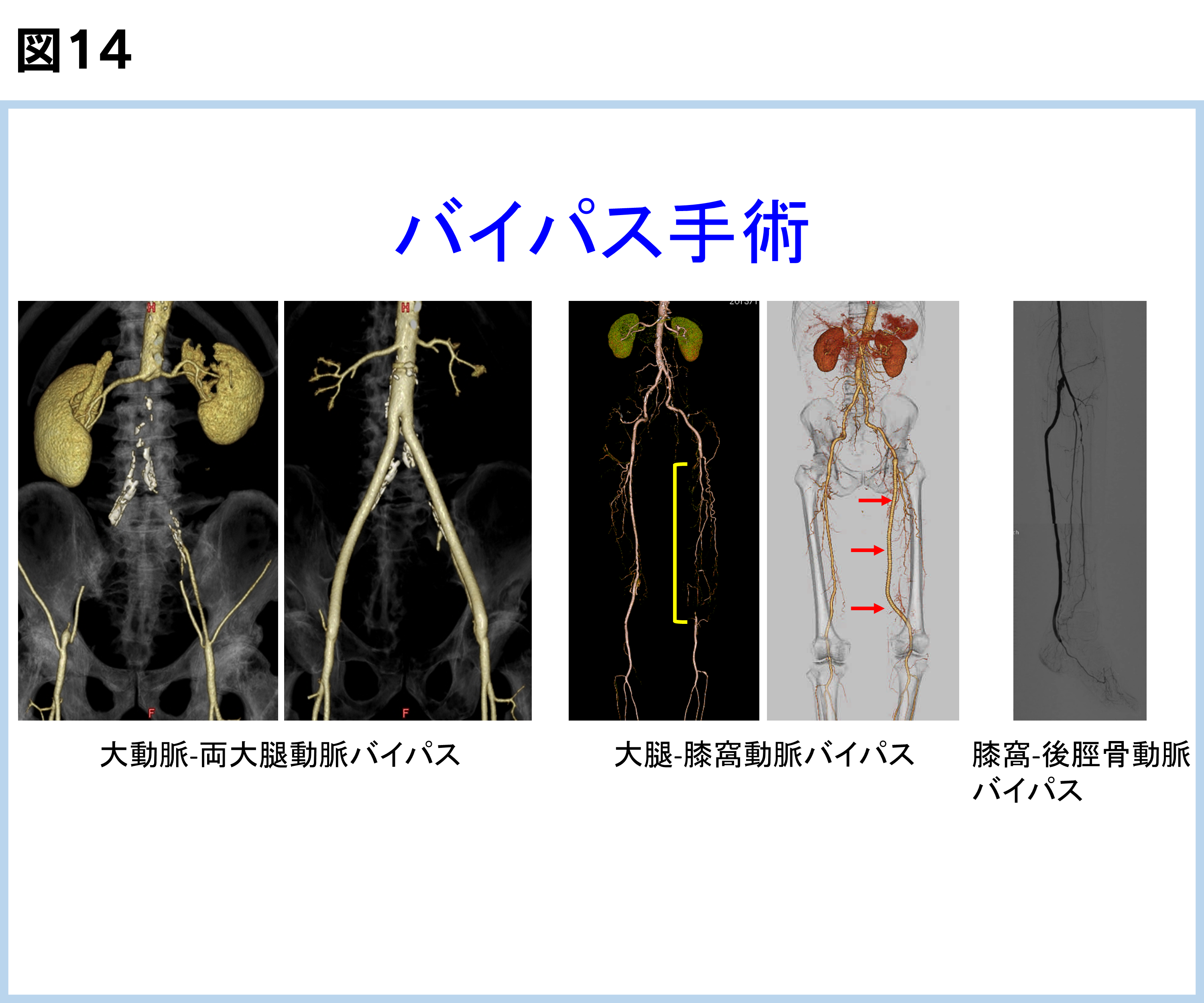
動脈硬化で狭くなったり詰まったりしている動脈の脇に新たに血流の通り道を作ります(バイパス手術)。バイパスには自分の下肢の静脈や人工血管を使用します(図14)。
下肢の血管がぼこぼこと浮き出てみえたり、下肢がむくんだりする病気です。下肢の静脈には逆流を防止するための弁があります。そのために、下肢の血流は足先から心臓に戻る一方通行にしか流れないようにできています。下肢の静脈瘤の患者さんは、この弁の機能がこわれて、足先に血流が逆流することで、下肢がむくむ、だるい、血管がぼこぼこ浮き出るなどの症状が起こります(図15, 16)。命に関わる病気ではありませんが、症状のある患者さんは治療の適応となります。
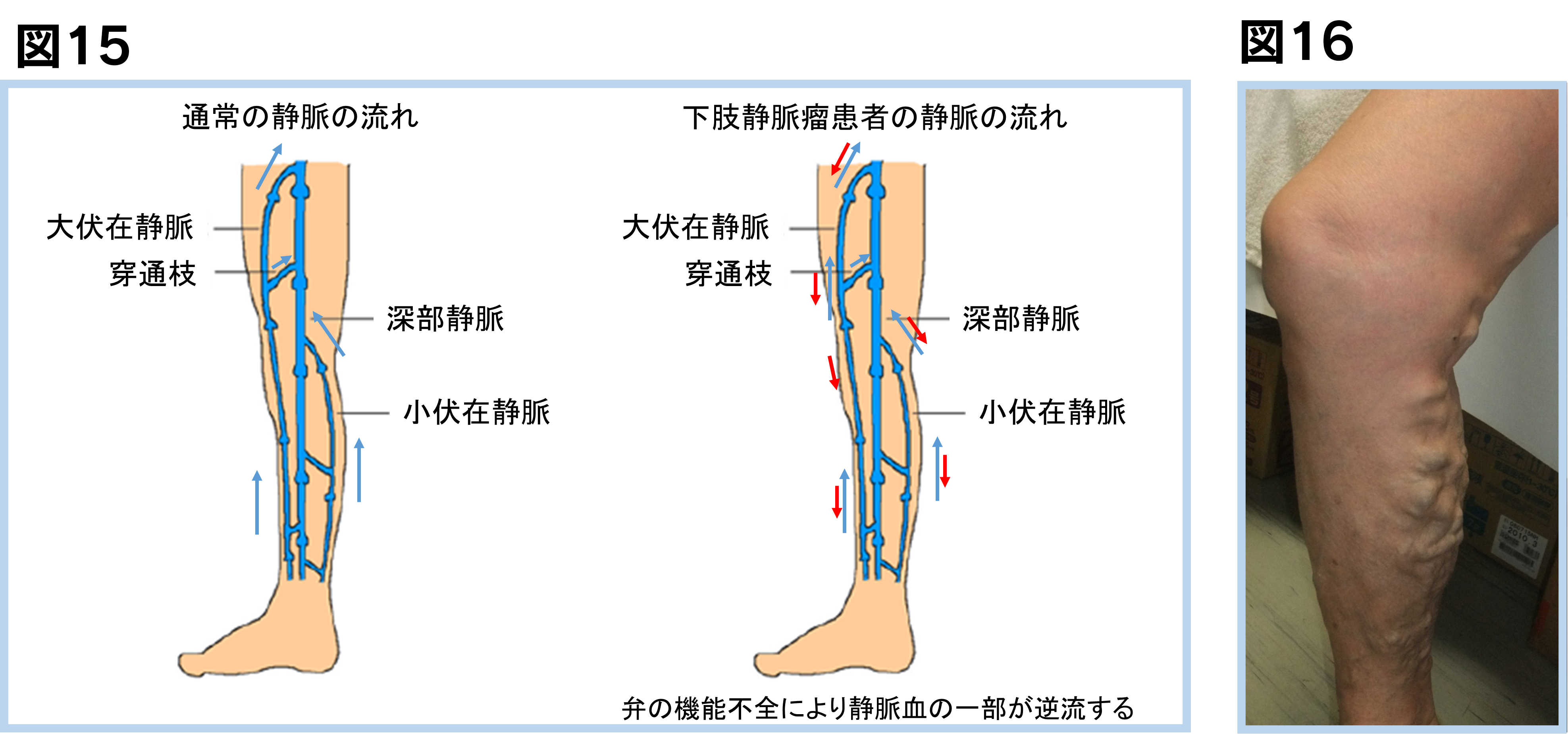
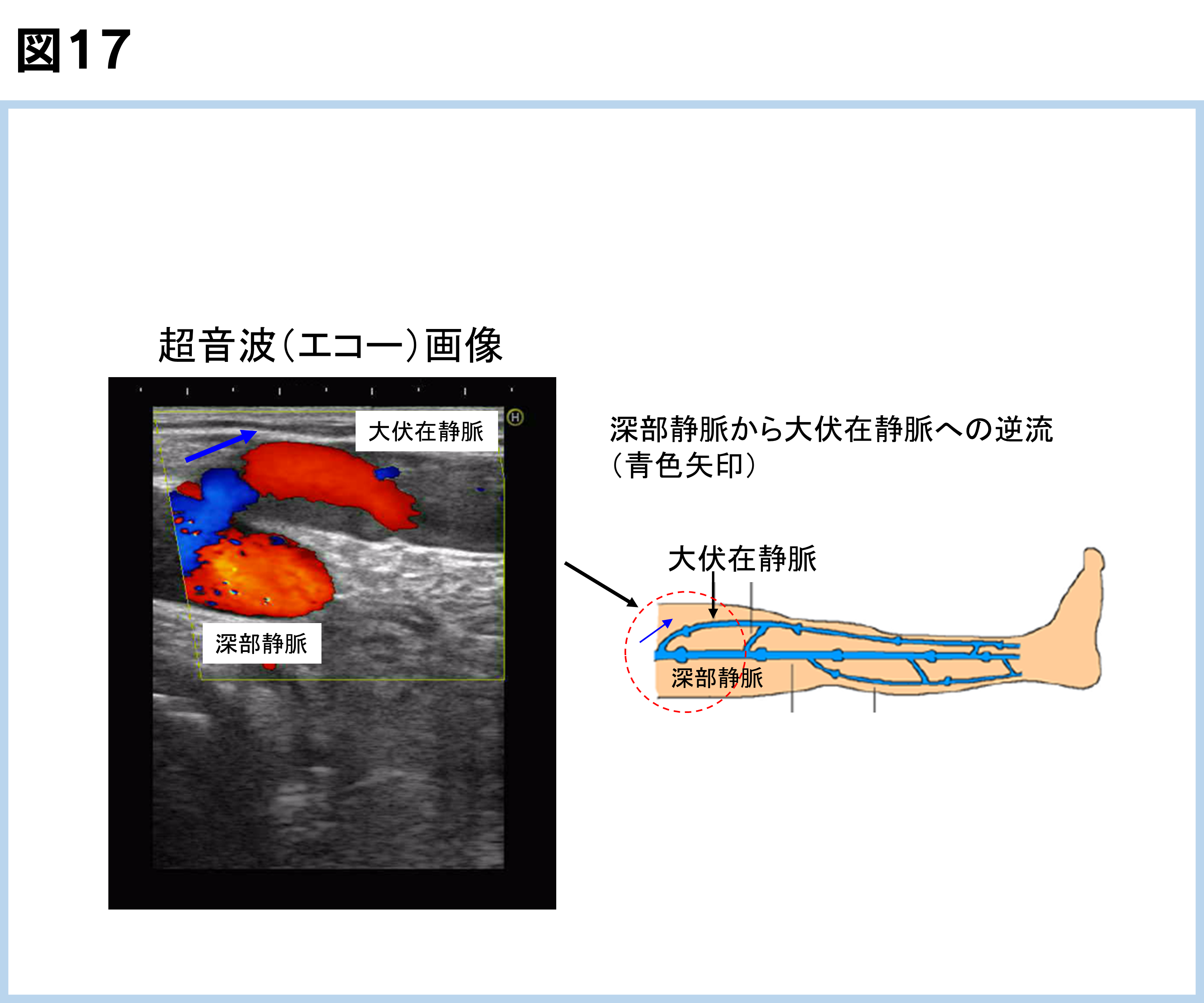
超音波(エコー)検査で弁不全による血液の逆流があるかどうか診断が可能です(図17)。
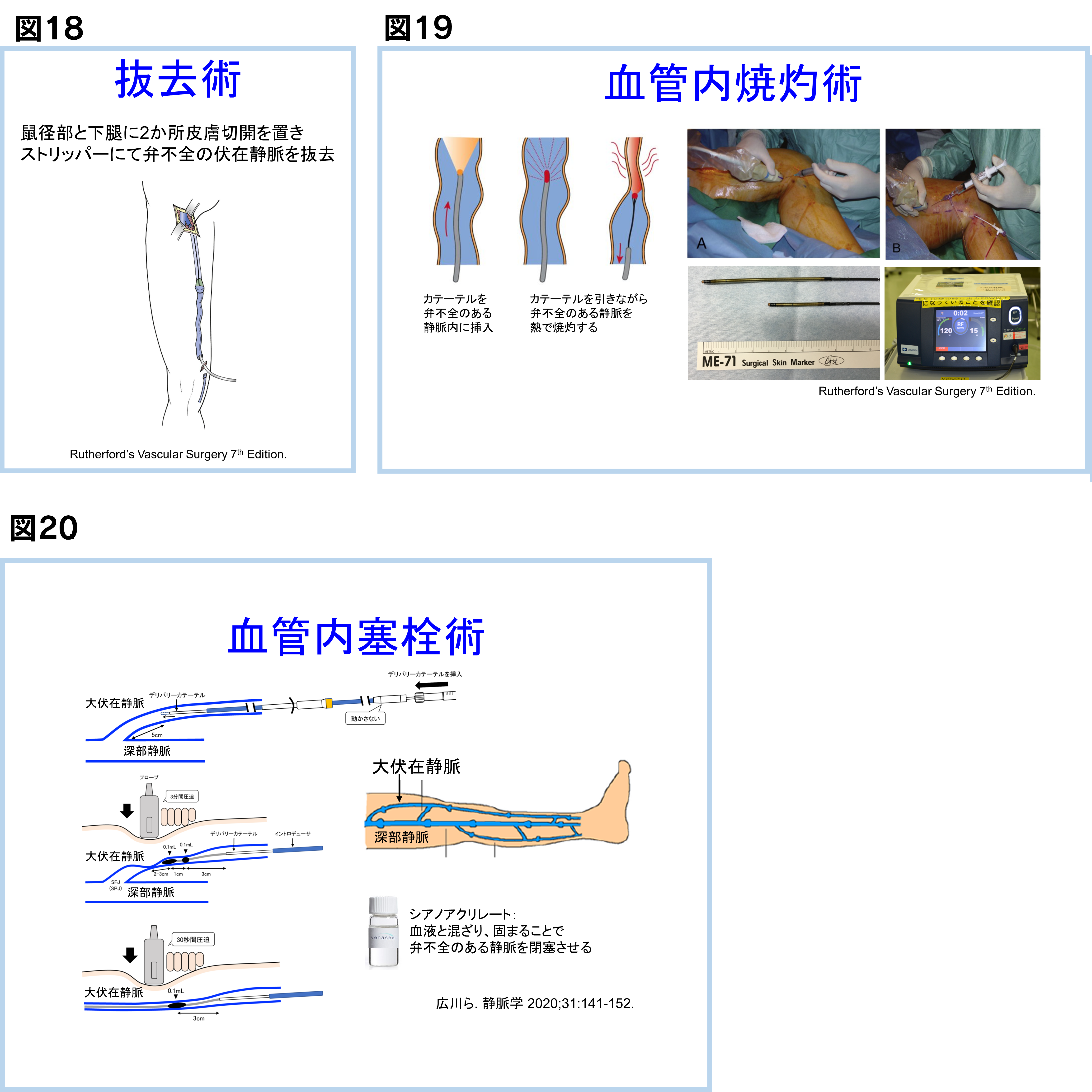
治療法は手術(抜去術)(図18)、レーザー治療やラジオ波治療などの血管内焼灼術(図19)、血管塞栓術(図20)の三通りの手段があります。
手術は股のつけねと下腿に二か所切開を加えて、逆流のある静脈を引き抜きます(抜去術)。
レーザー治療やラジオ波治療などの血管内焼灼術は、下腿の静脈に針を刺し、カテーテルを逆流のある静脈内に挿入します。静脈の周囲に局所麻酔を行った後、血管内から静脈を熱で焼いて閉塞させます。
血管内塞栓術は下腿の静脈に針を刺し、カテーテルを逆流のある静脈内に挿入します。静脈内に血液と混ざると固まる物質(シアノアクリレート)を注射し、逆流のある血管を詰めてしまいます。レーザー治療やラジオ波治療と異なり、静脈のまわりに局所麻酔を注射する必要がありません。そのため、治療中や術後の痛みが少ない利点があります。血管内塞栓術は2019年12月に保険収載された最新の治療で、当院でも積極的に行っています。