

当外来では、主に肝硬変症に伴う食道、胃静脈瘤を有する患者さん、脾臓が腫大し血小板減少を来している患者さん、腹水や肝性脳症などでお悩みの患者さん、さらに最近その進歩がめざましい内視鏡下外科手術の適応がある患者さんなどを対象に診療をおこなっております。
我々は、食道・胃静脈瘤に対して、いちはやく低侵襲治療である内視鏡的治療法を導入し、現在までに約2400症例と日本一の症例数を経験しています。また、低侵襲治療として爆発的な勢いで普及している内視鏡下外科手術の日本におけるパイオニア的存在であり、世界で初めての腹腔鏡による脾臓摘出術を発表し、全国でもトップの症例数を誇ると同時に、肝硬変症に伴う脾機能亢進症に対しても積極的に行っております。
肝臓病の患者さんの生存率は年々向上しています。肝臓そのものに対する治療成績の向上もさることながら、肝臓病に伴う合併症―門脈圧亢進症や、それに派生した食道静脈瘤、胃静脈瘤、脾機能亢進症―をうまくコントロールできるようになってきたことが大きな理由の一つです。一言でいえば、これらの合併症を総合的に診療するのが、われわれ脾門脈外科スタッフの仕事といえます。
われわれは、日常の診療において外科的手技はもちろん、内科的、内視鏡的、放射線的手技を駆使しています。治療対象とする疾患も胆石症やITPなどを加え、大幅に守備範囲が拡がりました。この意味でまさに総合的な診療グループといえます。患者さんに優しい治療を目指す内視鏡外科にも精力的に取り組み、脾機能亢進症やITPに対する腹腔鏡下脾臓摘出術の症例数は全国でもトップクラスです。さらに、杉町圭蔵教授を班長とする厚生省特定疾患門脈血行異常症調査研究班には全国各地の研究者が参加し、バットキアリ症候群など門脈圧亢進症の原因となる特殊な病気を調査・研究しています。
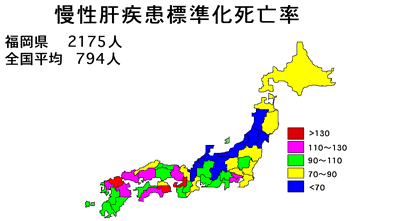
(図1)北部九州は、全国でも肝疾患が最も多い地域です。このため、九州大学附属病院には、昔から肝臓病の患者さんが数多く受診されています。
【食道・胃静脈瘤に対する内視鏡的治療とその成績】
われわれ脾門脈外科グループは、食道・胃静脈瘤治療の我が国における草分けであり、内視鏡的治療法を施行した症例に至っては、現在まで2400例以上を数え、世界においてもトップの症例数です。(図1)
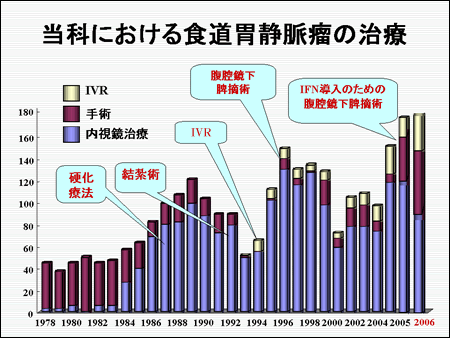
また、肝硬変症に対する腹腔鏡下脾摘術の症例も、平成19年4月で214例と国内トップの症例数です。図で示しているように、肝硬変症における食道・胃静脈瘤の治療に対して、内視鏡治療からIVR、腹腔鏡下手術と様々な治療法を駆使し、集学的に治療しています。
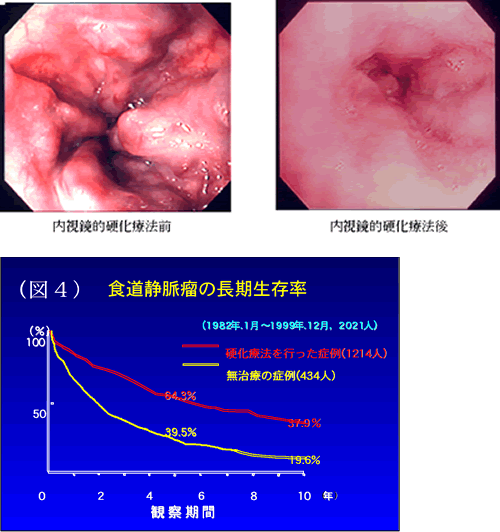
食道や胃の静脈瘤は門脈圧亢進症の一徴候であり、ひとたび破裂し、出血を きたすと致命的となりうる合併症です。食道静脈瘤の場合、出血する確率は10年で約60%であり(図1)、出血した場合は出血しなかった場合に比べ生存率が明らかに低下します(図2)。このため食道・胃静脈瘤に対しては予防的に治療することをおすすめします。
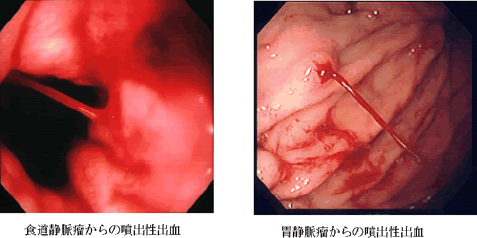
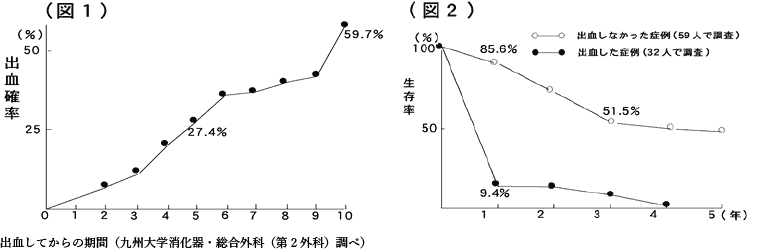
われわれはこれまでの豊富な臨床経験に基づき、手術治療、内視鏡的硬化療法(EIS)、内視鏡的結紮術(EVL)、低侵襲的血管内治療(IVR)、薬物治療といった幅広い治療オプションの中から患者個人の病態に合わせた治療を行っています。 食道・胃静脈瘤の治療 食道静脈瘤に対する我々の治療成績によれば内視鏡的硬化療法は出血例の止血率が、99%、予防的内視鏡的硬化療法後の出血を起こさない確率は95.3%と高い治療効果を誇っております。(図3) また硬化療法を施行すれば明らかに生存率は上昇します。(図4) 。
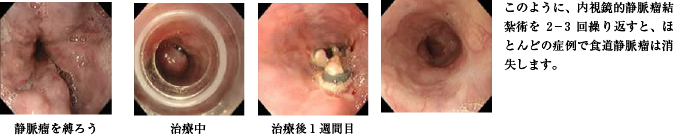
食道静脈瘤の治療の一つに内視鏡的静脈瘤結紮療法があります。この方法は 内視鏡で静脈瘤を機械的に結紮するもので硬化剤などの薬剤を使用しないため安全性が高い治療とされています。ゴムバンドを用いた食道静脈瘤を結紮することにより静脈瘤壊死脱落、潰瘍を形成しその周囲に血栓性閉塞を引き起こそうとするものです。
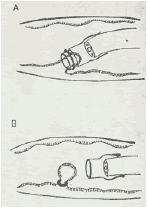
(内視鏡を用いて静脈瘤を吸引し内視鏡先端に装着したフードの中に取り込んだ後、リングを内筒からはずすと静脈瘤は結紮される。
腹部のごく小さな創から腹腔鏡というカメラを挿入し、お腹の中の映像をリアルタイムで観察しながら手術をする方法です。従来の手術に比べて創が小さいため術後の回復が早く、患者さんの早い社会復帰が可能です。
腹腔鏡下手術の利点
● 術後の創痛が少ない。
● 術後の食事や歩行が早期に可能である。
● 創が目立ちにくい
当科では腹腔鏡下脾臓摘出術、腹腔鏡下胆嚢摘出術、腹腔鏡下ヘルニア修復術、腹腔鏡下肝切除術、腹腔鏡下胃切除術、胸腔鏡下食道切除再建術、などを行っています。
【対象となる疾患】
■特発性血小板減少性紫斑病(ITP)、遺伝性球状赤血球症、
自己免疫性溶血性貧血などの血液疾患
■悪性リンパ腫などの脾腫瘍
■脾動脈瘤
■門脈圧亢進症に伴う脾機能亢進症
特発性血小板減少性紫斑病
(Idiopathic Tthrombocytopenic Purpura; ITP)
ITPは、血小板自己抗体という血小板を攻撃する因子を自分がつくり出し、それにより血小板が破壊されて血小板の寿命が短くなり、ひいては血小板の数が減って血が止まりにくくなる病気です。
治療としてはまずステロイドによる内科的治療が第1選択となります。ステロイドでの治療効果が得られない場合は脾臓摘出術の適応です。
当科では腹腔鏡下脾臓摘出術を行っていますが、この治療効果は約8割もあり、きわめて効果的です。
脾機能亢進症の患者さんの脾臓は腫大しカボチャくらいの大きさになることがあります。そのため、血小板数が減少し出血しやすくなったり、そのために肝癌の治療ができなかったり、C型肝炎に対するインターフェロン治療の導入ができないこともあります。このような患者さんに対して腹腔鏡下に手術を行えば、上記のように小さな創で摘出できるのです。
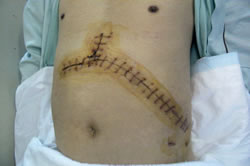
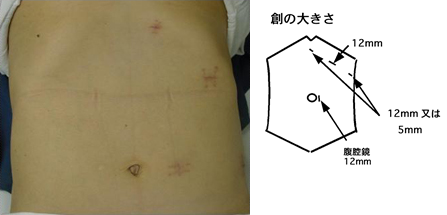
脾機能亢進症の患者様の手術の場合、写真のような大きな創でないと、手術が難しいことがあります。
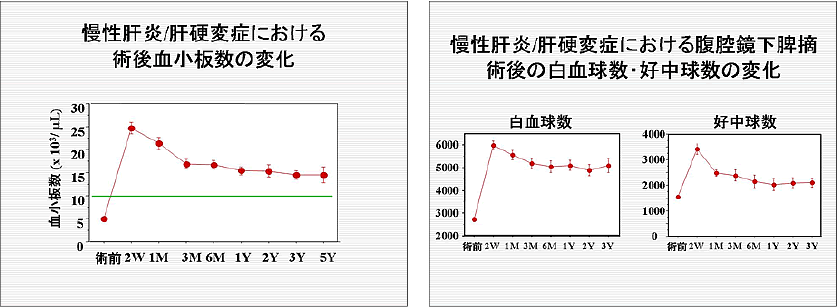
C型慢性肝炎・肝硬変症に対するインターフェロン療法(IFN療法)は、ウイルスの駆除だけでなく肝硬変症の進展や肝細胞癌の発生の抑制において、重要な治療法です。しかし、脾機能亢進症のために血小板数や白血球数が減少している場合は、IFN療法の導入ができなかったり、途中で治療を中止せざるを得なくなることも起こります。
血液疾患の患者さまだけでなく、C型慢性肝炎・肝硬変症における脾機能亢進症に対しても、腹腔鏡下脾摘術を積極的に導入しており、H19年4月までに214例の患者さまに行っており、これは日本一の症例数です。血小板数や白血球数は、術後長期にわたり正常レベルが維持されていることがわかります。したがって、IFN療法の導入が可能となるわけです。
Budd-Chiari症候群は厚生省の特定疾患に指定されています。 病因は肝静脈、下大静脈の閉塞、狭窄(肝臓の血液の流出路が詰まった状態)により門脈圧が亢進する疾患です。本邦においては100万人に対し2.4人と比較的少ない疾患です。
自覚症状は、1)腹水、2)下腿浮腫・下肢静脈瘤、3)腹壁の血管の怒張、4)門脈圧亢進症状としての食道静脈瘤、脾腫、貧血などがあります。
予後は急性型と慢性型で大別されますが、急性型は一般に予後不良であり、腹痛、嘔吐、急速な肝腫大、腹水にて発症し1~4週間で肝不全により死の転帰をとるといわれていますが、本邦では稀です。慢性型は約80%を占め、多くの場合は無症状に発症し、次第に下腿浮腫、腹水、腹壁皮下静脈怒張を認めます。
治療は当科では静脈の閉塞、狭窄に対して血管造影での拡張術、肝移植などを行っています。また、食道・胃静脈瘤に対しては内視鏡的硬化療法などを行っています。
また、当科では厚生労働省特定疾患門脈血行異常症調査研究班の仕事もあわせておこなっており、バッドキアリ症候群の患者家族の立ち上げも準備しているところです。
厚生労働省特定疾患門脈血行異常症調査研究班は、特発性門脈圧亢進症、肝外門脈閉塞症、バッドキアリ症候群の3疾患に対し、その実態の把握や、予後の向上のために診断と治療を確立することを目的として昭和59年に発足ました。平成8年度より当科の杉町圭蔵前教授を班長とし、班員の再構成がなされ、病理学的、疫学的、免疫学的、分子生物学的検討、遺伝子異常解析を行っています。更に、重症度基準の作成、診断・治療指針の改訂も併せて行いました。
また、本研究班による努力が実を結び平成11年度よりバッドキアリ症候群が厚生労働省の治療対象疾患に採択され、患者さまに朗報をもたらしました。
難病に対する様々な最新の情報を伝達し、患者及びその家族の療養生活 を支援することを目的とした公開シンポジウム『患者家族を交えた勉強会』を、 難病患者及びその家族や、医療、保険従事者を対象として開催するなど、様々な活動を行っています。現在は前原教授が斑員となり、門脈血行異常症の病態の改明および更なる治療の進歩のために、努力しているところです。